Was darf ein Leben kosten?
Rund 80 Millionen Menschen leiden an Hepatitis C, schätzt die WHO. In Deutschland sind es etwa 300.000. Infizierte versuchen meist, ihre Krankheit zu verheimlichen - aus Angst, stigmatisiert zu werden. Zumindest die medizinische Versorgung ist hierzulande sichergestellt.
New York, am 4. September 2014. Demonstranten sprengen eine Investorenkonferenz. "Gilead tötet Menschen" rufen sie und halten Totenkopfplakate vor die Fernsehkameras.
Wenige Monate zuvor hat der US-Pharmakonzern Gilead ein Medikament auf den Markt gebracht, das erstmals ohne schlimme Nebenwirkungen eine oft tödliche Krankheit heilt; eine Krankheit, an der, nach Schätzungen der Gesundheitsbehörde CDC, 3,5 Millionen Amerikaner leiden: Hepatitis C. Das Problem: Gilead verlangt 2014 tausend Dollar pro Tablette, bis zu 170.000 Dollar pro Behandlung. Drei Jahre später, Mitte 2017, verspricht das Pharma-Unternehmen, als nach wie vor wichtigster Anbieter von Hepatitis C-Medikamenten:
"Es gehört eindeutig zu unserem Selbstverständnis, dass der Preis nie ein Hinderungsgrund für den Zugang zu Medikamenten sein darf."
… während aus Seattle ein Betroffener berichtet:
"In den meisten US-Bundesstaaten zahlt Medicaid eine Hepatitis C-Behandlung mit den neuen Medikamenten erst dann, wenn du bereits einen schweren Leberschaden hast."
Hepatitis: Es gibt mehrere Varianten der meist von Viren verursachten Leberentzündung. Die gefährlichsten sind Hepatitis B und C. Gegen die vor allem in Entwicklungsländern verbreitete Hepatitis B gibt es eine Impfung, die inzwischen fast 90 Prozent der Kleinkinder weltweit bekommen. Außerdem heilt die Infektion in 90 Prozent aller Fälle aus; wird sie allerdings chronisch, ist sie bis heute unheilbar. In Industrieländern verbreitet ist vor allem das 1989 entdeckte Hepatitis C-Virus, dessen Bekämpfung diese Sendung unter die Lupe nimmt. An Hepatitis C leiden, nach Schätzungen der Weltgesundheitsorganisation, zwischen 70 und 80 Millionen Menschen; in Deutschland gibt es rund 300.000 Infizierte. Nur jeder fünfte Betroffene weltweit weiß, dass er infiziert ist. – Das Hepatitis C-Virus, gegen das es keine Impfung gibt, wird durch Blut übertragen. Es ist zehnmal so ansteckend wie HIV. In 80 Prozent der Fälle wird die Infektion chronisch; sie zerfrisst über Jahrzehnte die Leber und führt zu Folgeerkrankungen wie Diabetes, Herzleiden und Depressionen.
Bedrohung: Intravenöser Drogenkonsum
Der in Südwestdeutschland lebenden Rentner Axel Müller hat sich wahrscheinlich während eines Ferienjobs infiziert.
"Wir haben das daraus geschlossen, die behandelnden Ärzte und ich, dass ich Anfang der 70er-Jahre nach einem studentischen Job in einer Krankenhauswäscherei über mehrere Wochen relativ kurz danach plötzlich hohes Fieber hatte. Ich war dann beim Arzt; der konnte also überhaupt keine Ursache feststellen. Es gab keine Behandlung; und nach einer Woche verschwand das Fieber."
… berichtet der inzwischen geheilte Rentner.
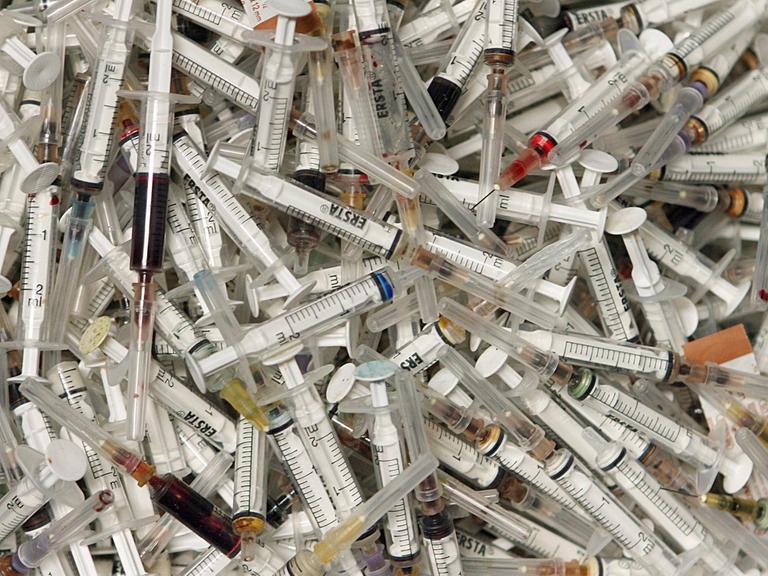
Haufen von benutzten Spritzen: Intravenöser Drogenkonsum ist ein Risikofaktor.© dpa/Boris Roessler
Mangelnde Hygiene in Krankenhäusern und Arztpraxen begünstige bis heute Hepatitis C in vielen Entwicklungsländern – sagt Professor Stefan Zeuzem, Hepatitis-Forscher an der Universität Frankfurt.
"Die große Bedrohung ist aber der intravenöse Drogenkonsum. Und der ist in sehr vielen Ländern mit sehr, sehr hohem Drogenkonsum. Sie müssen zurzeit rechnen, dass ein Schuss Heroin in New York fünf Dollar kostet. Das ist preiswerter, als in der einen oder anderen Bar ein Bier zu trinken."
Hepatitis C-Infizierte stoßen in der Gesellschaft, auch hierzulande, auf viel Misstrauen. Regelmäßig sehen sie sich verdächtigt, auch HIV-positiv zu sein und illegale Drogen zu nehmen. Infizierte Mütter berichten, im Kindergarten seien sie gebeten worden, ihre Kinder nicht anzumelden. Kein Wunder, dass viele Träger des Virus versuchen, ihre Erkrankung geheim zu halten – aus Angst, stigmatisiert, ausgegrenzt zu werden. Die 50-jährige Mannheimerin Christa, die seit 20 Jahren Ersatzdrogen wie Methadon bekommt, hat trotz Sucht und Hepatitis C stets gearbeitet – zum Beispiel in einer Kantine.
"Da musste ich Essen zubereiten und Lebensmittel einkaufen und alles und wollte natürlich den Arbeitgeber nicht darüber informieren, dass ich jetzt positiv bin. Aber wie geht man denn damit um? Da kommt man in einen Konflikt. Weil ich ja wusste, ich darf‘s eigentlich nicht. Outest du dich jetzt oder bist du ganz vorsichtig? Ich habe die zweite Variante in Betracht gezogen, bin eben ganz vorsichtig, aber mit mulmigem Gefühl an die Essenszubereitung rangegangen."
Neue Medikamente sorgen für bessere Ergebnisse
Harvoni gegen Hepatitis C – ein Kombinationspräparat des Konzerns Gilead, das bis zu 99 Prozent aller Erkrankungen heilt. Die früher übliche Behandlung mit Interferon, einem körpereigenen Hormon, sei ein Höllenritt gewesen, erichtet Professor Zeuzem – mit schweren Nebenwirkungen wie Grippesymptomen, Haarausfall, Schilddrüsenproblemen und Depressionen. Die Hälfte aller Patienten vertrug die Behandlung von vornherein nicht; bei den übrigen lag die Heilungsrate um 50 Prozent. Ganz anders wirken die neuen Medikamente, die inzwischen mehrere Pharma-Unternehmen anbieten.
"Heute unterscheidet sich eine direkt antivirale Therapie in der Nebenwirkungsrate nicht mehr von einer Placebo-Therapie. Und die Dauer der Therapie hat sich von anderthalb Jahren jetzt auf acht bis zwölf Wochen reduziert und die Heilungsraten von 50 auf 98 Prozent verbessert. Man kann das nur eine medizinische Revolution nennen, die hier stattgefunden hat; und nichts anderes ist es auch."
Mithilfe der neuen hochwirksamen Medikamente will nun die Weltgesundheitsorganisation WHO die Hepatitis-Pandemie insgesamt in den Griff bekommen. Möglichst alle Kinder weltweit sollen gegen Hepatitis B geimpft werden; auch in afrikanischen Dorfkliniken sollen endlich Einwegnadeln und sichere Bluttransfusionen verfügbar sein; möglichst viele Menschen sollen auf Hepatitis C getestet und im Falle ihrer Infektion behandelt werden. Ein Kombinationspräparat, das sämtliche Hepatitis C-Varianten heilt, steht seit kurzem auf der WHO-Liste der unverzichtbaren Medikamente.
Gemeinsam mit der Pharmaindustrie und Selbsthilfeorganisationen wie der Welt-Hepatitis-Allianz wolle die Weltgesundheitsorganisation virale Hepatitis eliminieren, sagt der Österreicher Gottfried Hirnschall, leitender Hepatitis-Experte der WHO.
"Was wir unter Eliminieren verstehen, ist eine Eliminierung als öffentliche Gesundheitsbedrohung. Das heißt nicht, dass es niemanden mehr gibt, der sich infiziert; dass es niemanden mehr gibt, der krank ist und dass es niemanden mehr gibt, der an den Folgen sterben könnte. Aber das heißt: Wir wollen die Rate der neuen Infektionen um 90 Prozent reduzieren von jetzt bis auf 2030 und die Leute, die daran sterben, auch massiv reduzieren."
Hepatitis C eliminieren zu bezahlbaren Preisen
Die wohl wichtigste Voraussetzung dafür, Hepatitis C zu eliminieren, ist die Verfügbarkeit der neuen Medikamente zu bezahlbaren Preisen. Dementsprechend sagt Carsten Nowotsch, Geschäftsführer des Unternehmens Gilead inDeutschland.
"Es gehört eindeutig zu unserem Selbstverständnis, dass der Preis nie ein Hinderungsgrund für den Zugang zu Medikamenten sein darf. Das ist für uns absolut wichtig, dass wir nicht nur fortschrittliche Therapien entwickeln, sondern dass wir diese auch verfügbar machen – und zwar unabhängig davon, welche Herkunft ein betroffener Mensch hat oder in welchen finanziellen Möglichkeiten in welchem Teil der Welt er lebt. Und für unsere Hepatitis C-Präparate haben wir bereits Lizenzen für mehr als hundert Entwicklungsländer an Generika-Firmen vergeben; und bis heute konnten bereits mehr als 1,3 Millionen Hepatitis C-Patienten erreicht werden im Rahmen von diesen Programmen."
Soweit der Vertreter des Pharmakonzerns Gilead. Doch wie sieht es weltweit in der Hepatitis C-Realität aus? – Zunächst einmal sind 80 Prozent der bisher mit den neuen Medikamenten behandelten 1,3 Millionen Patienten Bürger eines einzigen Landes – Ägyptens. 15 Prozent der Ägypter sind Hepatitis C-infiziert – infolge verunreinigter Injektionen gegen die Wurmerkrankung Bilharziose zu einer Zeit, als das Hepatitis C-Virus noch nicht bekannt war. Ägypten habe – ungeachtet aller politischen Instabilität – seit Anfang 2016 atemberaubende Fortschritte gemacht im Kampf gegen Hepatitis C, sagt WHO-Experte Hirnschall. Bei einem Netzwerk von 150 Behandlungszentren können sich Bürger online melden und bekommen innerhalb von 24 Stunden einen Untersuchungstermin in dem Zentrum, das ihrem Wohnort am nächsten liegt. Und um Ängste gegenüber Tests und Behandlungen zu zerstreuen, berichten Zeitungen, Radio und Fernsehen tagtäglich über Hepatitis C.
Von knapp sechs Millionen infizierten Ägyptern seien bislang 1,4 Millionen diagnostiziert, sagt Sherine Helmy, Chef von Pharco, dem größten Pharma-Unternehmen Ägyptens. Jetzt, da die meisten diagnostizierten Patienten geheilt seien, müsse man noch nicht erkannte Fälle ans Tageslicht holen. 2017 und 2018 sollen 30 Millionen Ägypter getestet und alle Infizierten auf Staatskosten behandelt werden.
"Derzeit testet mein Unternehmen in der Stadt Alexandria vier Millionen Menschen – wobei wir acht mobilen Teststationen einsetzen. Für von Hepatitis C Infizierte stellt die Regierung dann die Medikamente kostenlos zur Verfügung. Inzwischen ist es uns auch gelungen, die Preise für Tests auf Hepatitis C deutlich zu senken. Ein Test, der früher 50 Dollar pro Person kostete, kostet heute gerade noch 25 Cent. Wir können also mit einer Million Dollar vier Millionen Menschen testen. Und die elf Blutanalysen im Rahmen einer Hepatitis C-Therapie kosten bei uns nicht mehr sechs- oder siebenhundert, sondern nur noch 25 Euro."
Zurück nach Europa, wo mehrere Pharmakonzerne Aufklärungskampagnen zu Hepatitis C gestartet haben. In Deutschland kostet die Behandlung mit den neuen Medikamenten immer noch 30.000 bis 60.000 Euro. Aber die Krankenkassen zahlen; und ein großer Teil der bisher diagnostizierten Patienten wurde inzwischen behandelt. Deshalb gilt Deutschland, nach Ägypten, als Insel der Seligen, was die Hepatitis C-Therapie angeht. Anders in Österreich. Hier wir die Hepatitis-C-Therapie bis heute rationiert. Österreicher mit bestimmetn Varianten des Virus müssen einen schweren Leberschaden, eine Fibrose zweiten Grades, nachweisen, bevor die Versicherung zahlt.
Hepatitis-Experte Professor Zeuzem schüttelt angesichts dessen den Kopf.
"Es ist medizinisch irrwitzig, Patienten erst eine Erkrankung, die mit Komplikationen später einhergeht, entwickeln zu lassen, bevor ich die Ursache ausschalte. Es ist viel vernünftiger, früh die Ursache auszuschalten, dass Patienten einfach keine Zirrhose und ihre Komplikationen entwickeln, als zu warten, bis Patienten die Zirrhose haben, um dann die Ursache zu beseitigen."
Neuinfektionen in den USA verdreifacht
Genau dies aber ist Alltag in den USA mit ihren 3,5 Millionen Hepatitis C-Infizierten. In den letzten fünf Jahren hat sich die Zahl der Neuinfektionen pro Jahr verdreifacht – Folge der grassierenden neuen Epidemie des Heroinkonsums.
Heute sterben mehr Amerikaner an Hepatitis C als an allen anderen 60 meldepflichtigen Krankheiten zusammen – einschließlich HIV/Aids. Dies insbesondere auch deshalb, weil viele Betroffene kein Geld haben für die Behandlung – die in Amerika zwischen 20.000 und 80.000 Dollar kostet. Wer über einen Arbeitgeber versichert sei, habe selten Probleme, die Therapie erstattet zu bekommen – sagt Michael Ninburg, Leiter einer Selbsthilfeorganisation in Seattle.
Hepatitis-C-Virus© picture-alliance / dpa / Novartis
Auch über das System Medicare versicherte Rentner bräuchten sich keine Sorgen zu machen. Das Problem seien die vielen armen Amerikaner, die auf die Grundversicherung Medicaid angewiesen sind. Diese ist von Bundesstaat zu Bundesstaat unterschiedlich gestaltet.
"In den meisten US-Bundesstaaten zahlt Medicaid eine Hepatitis C-Behandlung mit den neuen Medikamenten erst dann, wenn du bereits einen schweren Leberschaden hast. In Illinois und Oregon brauchst du eine Fibrose dritten Grades, bevor dir die Behandlung erstattet wird. In Illinois brauchtest du bis vor kurzem sogar eine Leberzirrhose."
Insgesamt, schätzt Ninburg, sei für ein Viertel der betroffenen Amerikaner die lebensrettende Behandlung ihrer Hepatitis C außer Reichweite. Ihnen und ihren europäischen Schicksalsgenossen bleibe nur, weitere Jahre unbehandelt dahinzusiechen oder im Internet einen billigeren Weg zu Medikamenten zu suchen.
Generika aus Indien
Da gibt es, zum Beispiel, so genannte Einkaufsgesellschaften mit Namen wie CureHepC oder FixHepC. Solche Organisationen besorgen, auf bisweilen verschlungen Wegen, Generika, Nachahmerprodukte, von Gilead-Medikamenten aus Indien. Kaufpreis: ein- bis zweitausend Euro. Etwas teurer ist ein Angebot, für das Ägyptens Regierung und das Pharma-Unternehmen Pharco mit prominenten Fußballern wie Messi und Ronaldinho werben: Tour ‘n Cure. Ein Luxus-Paket aus Strand, Pyramiden und Hepatitis C-Behandlung kostet fünf- bis sechstausend Euro, berichtet Pharco-Chef Sherine Helmy.
"Die Patienten können, während eines einwöchigen Aufenthalts in Ägypten, einen umfassenden Checkup absolvieren und alle diagnostischen Tests. Dann bekommen sie die Medikamente für zwölf Wochen und nehmen sie mit nachhause, um dort die Behandlung – unter Aufsicht ihres Hepatologen oder eines anderen Arztes – fortzuführen."
Der Import eines persönlichen Medikamentenbedarfs für bis zu drei Monate ist in den meisten Ländern weltweit legal. Auch die Versorgung mit echten Medikamenten ist in der Regel gewährleistet, wenn man sich einen Anbieter mit guten Referenzen aussucht. Ein Restrisiko allerdings bleibt; und oft weigern sich Ärzte, Patienten weiter zu behandeln, die grau importierte Medikamente schlucken. Sie fürchten in Teufels Küche zu geraten, wenn etwas schief geht. Und so erscheint die Beschaffung von Hepatitis C-Medikamenten aus Afrika oder Asien, unterm Strich, als Ausweg eher für Verzweifelte und Abenteuerlustige. Eine Lösung für Millionen Kranke ist sie nicht. Die warten weiter, sagt WHO-Experte Gottfried Hirnschall.
"Von den 71 Millionen sind wahrscheinlich bestenfalls 20 Prozent, die zunächst mal wissen, dass sie Hepatitis C-infiziert sind. Und von denen gibt es nur einen kleinen Bruchteil, wahrscheinlich weniger als zehn Prozent im Moment, die also die neuen Medikamente, diese kurativen Medikamente, wirklich Zugang haben oder eben schon geheilt worden sind."
Soweit ein Blick auf die Realität des Zugangs zu Hepatitis C-Medikamenten weltweit.
Daraus ergibt sich: Die Behauptung des Gilead-Managers Carsten Nowotsch, das Unternehmen mache seine lebensrettenden Produkte allen Hepatitis C-Betroffenen verfügbar, entspricht – gelinde gesagt – nicht dieser Realität. Gilead erzielte allein 2015/16 einen Gewinn von fast 32 Milliarden US-Dollar – erwirtschaftet mit dem verzweifelten Wunsch von Millionen Menschen, von einer lebensbedrohlichen Erkrankung geheilt zu werden. Das Unternehmen rechtfertigt solche Gewinne vor allem mit zwei Argumenten: Erstens sagt Gilead, die neuen Präparate würden die Kosten pro Heilung senken. Diese Behauptung ist einerseits richtig, da andere, oft vergebliche Behandlungen entfallen und zudem weniger Fälle von Leberzirrhose, Leberkrebs und Lebertransplantation zu erwarten sind.
Lebensbedrohlich erkrankte Menschen als Geiseln
Allerdings: Insgesamt muss das Gesundheitswesen deutlich mehr Geld in die Hand nehmen, um mehr Patienten als früher zu heilen. Zweitens sagt Gilead, man sei mit den Milliardeninvestitionen in die neuen Medikamente ein hohes Risiko eingegangen. Dieses Argument wiege in der Tat schwer, sagt der Frankfurter Hepatitis-Experte Professor Stefan Zeuzem.
"Es hätte ihnen genauso gehen können wie einem anderen großen pharmazeutischen Unternehmen, die ein ähnliches Medikament für etwas weniger, ich glaube das war zwischen vier und fünf Milliarden US-Dollar, gekauft hat. Und diese Substanz hat bei den nächsten 20 Patienten so viele Nebenwirkungen gemacht, dass sofort die weitere Entwicklung dieser Substanz eingestellt werden musste und die vier bis fünf Milliarden dezidiert völlig futsch waren."
Es bleibt die Frage: Rechtfertigen der unbestrittene Nutzen der Medikamente und das unternehmerische Risiko, das Gilead eingegangen ist – rechtfertigen diese beiden Faktoren, dass das Unternehmen als Patent-Monopolist Millionen lebensbedrohlich erkrankte Menschen quasi als Geiseln nimmt? Oder sollten vielleicht unter bestimmten Umständen die Interessen der Pharma-Unternehmen und der öffentlichen Gesundheit sorgsam gegeneinander abgewogen werden? – Dazu nötige Preiskontrollen und Änderungen des Patentrechts müssten allerdings international vereinbart werden. Dagegen wehren sich die Pharma-Konzerne und hinter ihnen stehende Regierungen wie die der USA und Großbritanniens. Immer häufiger aber ächzen nun auch Europäer und Amerikaner unter grotesk hohen Medikamentenpreisen – was zu einem Umdenken ihrer Regierungen führen könnte.
Hinzu kommt ein weiterer Aspekt: Zur Forschung an Hepatitis C haben von Anfang an auch öffentlich finanzierte Institutionen beigetragen; und diese wurden dann stets von den Pharma-Unternehmen über den Tisch gezogen: Ende der 80er-Jahre entdeckten Wissenschaftler der US-Regierung und das kalifornische Pharma-Unternehmen Chiron gemeinsam das Hepatitis C-Virus.
Chiron habe daraufhin der Regierung eine kleine Aufwandsentschädigung gezahlt und sich damit alle Rechte an dem neu entdeckten Virus gesichert – berichtet aus Seattle Michael Ninburg, der schon erwähnte Leiter eines Selbsthilfeprojekts.
"Weil nun Chiron ein Patent für das Virus erwarb, musste jeder, der Medikamente gegen das Hepatitis C-Virus entwickeln wollte, eine Lizenz von Chiron erwerben. Und das verzögerte leider die Entwicklung von Medikamenten gegen Hepatitis C. Dies, obwohl ein Teil der relevanten Forschungsergebnisse aus dem öffentlichen Sektor stammt."
Menschen sterben wegen zu hoher Medikamentenkosten
Mit anderen Worten: Wahrscheinlich sehr viele Menschen mussten sterben an Hepatitis C, weil das Unternehmen Chiron, das heute zum Novartis-Konzern gehört, hohe Lizenzgebühren verlangte für jederlei Forschung an dem Virus.
Der nächste Ausverkauf des öffentlichen Interesses an Hepatitis C erfolgte während der Entwicklung der neuen Medikamente, berichtet Jörg Schaaber von der Bielefelder BUKO-Pharmakampagne.
"Das erste Hepatitis C-Medikament dieser neuen Generation, das auf den Markt kam, das ist im Prinzip entwickelt von einem Uni-Startup. An dem Zeitpunkt, wo klar war, da kann man wirklich ein wirksames Medikament draus entwickeln, haben Forscher einer US-Universität eine Firma ausgegründet, die hieß Pharmasset, und haben sogar noch die Phase 2-Studien dann gemacht für das Medikament. Das sind die ersten Studien an Kranken, und haben gesehen: Das wirkt sehr gut, das Medikament, und ist auch nach den ersten Untersuchungen gut verträglich. Und erst zu diesem Zeitpunkt, als die Phase 2-Studien schon abgeschlossen waren, erst dann hat Gilead einfach die komplette Firma aufgekauft."
Für den beachtlichen Preis von elf Milliarden Dollar. Raymond Shinazi, der Gründer des kleinen Unternehmens Pharmasset, machte damals einen Gewinn von mehreren hundert Millionen Dollar. Die Universität und die Veteranenbehörde jedoch, für die Shinazi als Vollzeitkraft seit 1983 geforscht hatte, bekamen nicht einen Dollar von Gilead. Auch deshalb haben Ärzte-Organisationen vor dem europäischen Patentamt mehrere Gilead-Patente angefochten.
So wie bisher gehe es nicht weiter, meint derweil Jörg Schaaber. Öffentliche Forschungseinrichtungen weltweit könnten nicht weiter nur Grundlagenforschung machen, die Unternehmen wie Gilead dann hemmungslos ausbeuteten. Öffentliche Forschungseinrichtungen sollten, meint Schaaber, selbst Medikamente bis zur Marktreife entwickeln und dann preisgünstig anbieten. Hepatitis-Experte Professor Zeuzem sieht das eher skeptisch.
"Ich kenne keine Wissenschaftsorganisation, keine öffentliche Institution, die tatsächlich logistisch in der Lage wäre, wie ein großes pharmazeutisches Unternehmen klinische Studien innerhalb kürzester Zeit an tausenden und zehntausenden Patienten in bis zu 100 Ländern der Welt durchzuführen."
Der Staat tue zu wenig
Dessen ungeachtet dürfte sich die grundsätzliche Frage, wie sich die Öffentlichkeit gegen Preisdiktate multinationaler Pharmakonzerne wehren kann, in den nächsten Jahren immer dringender stellen.
Hohe Medikamentenpreise dürften derweil die Gesundheitsdienste keineswegs davon abhalten, hier und heute über Hepatitis C aufzuklären sowie aktiv Fallsuche zu betreiben, sagen unisono die Experten. Sehr aktiv ist da in Deutschland, neben den Pharmakonzernen, die Deutsche Leberhilfe in Köln. Der Staat jedoch tue zu wenig, kritisiert Professor Zeuzem. Ein simpler Lebertest, der Hinweise auf Hepatitis C liefere, zähle in Deutschland bis heute nicht zum Standardprogramm – weder in der Suchtmedizin noch bei Vorsorgeuntersuchungen.
"Wir fordern, dass in den Checkup 35, das ist eine simple Vorsorgeuntersuchung, die jedem Menschen in Deutschland zusteht, mindestens die Messung der GPT, das ist ein Leberwert, mit durchgeführt wird. Das ist ein überaus preiswerter Test, der aber die Chance den Menschen geben würde, dass eine Lebererkrankung generell früher entdeckt werden kann."
Gründe genug gibt es, alles Menschenmögliche zu tun gegen Hepatitis C – insbesondere dort, wo die Erkrankung am meisten vorkommt – im Gefängnis. Mehr als zehn Millionen Menschen weltweit sitzen hinter Gittern – unter ihnen zahllose Drogenkonsumenten. In Deutschland, zum Beispiel, hängt von rund 60.000 Gefängnisinsassen jeder Dritte an der Nadel – die er mit oft Dutzenden Gefangenen teilt. Drogennachschub sei kein Problem im Knast, sagt im baden-württembergischen Biberach der 29jährige André, der gerade aus der Haft entlassen wurde.
"Über Besuch wird geschmuggelt. Oder über die Mauer wird’s dann rüber geschmissen – irgendwas eingepackt in Folie, Blätter drum herum, dass es die Beamten dann im Hofgang nicht gleich entdecken. Dann wird es halt aufgehoben von den Leuten."
Und wenn das Gefängnispersonal zu wachsam sei, fänden die Drogen eben andere Wege – berichtet Karlheinz Keppler, bis vor Kurzem leitender Arzt in der niedersächsischen Justizvollzugsanstalt Vechta.
"Da wird also eine 55jährige Betrügerin angesprochen – nach dem Motto: 'Pass mal auf, wenn du jetzt Urlaub hast. Hier hast du zwei Adressen. Erste Adresse holst du 400 Euro. Zweite Adresse kaufst du für die 400 Euro dann Drogen. Dann führst du die dir unten ein und bringst sie ins Gefängnis. Und wenn nicht – wir wissen, wo deine Tochter und dein Enkelkind wohnen'."
Gefängnisse machen Menschen zu Zeitbomben
Kurz, Gefängnisse seien eine Hochrisikozone, die Menschen zu Zeitbomben mache.
"Diese Gefangenen gehen irgendwann ja auch wieder raus. Die haben ja nicht alle lebenslänglich. Und gerade dieses Klientel ist zum Teil ja darauf angewiesen, sein Geld über Prostitution zum Beispiel zu verdienen und wird insofern ein Multiplikator. Und wenn der Familienvater, der auf den Drogenstrich geht, sich eine Hepatitis C erwirbt und diese Hepatitis an seine Frau weitergibt, die vielleicht auch noch schwanger ist, dann kann das Kind auch noch eine Hepatitis C kriegen."
Trotzdem geschehe wenig gegen Hepatitis C im Gefängnis, berichtet Keppler. Bei der Eingangsuntersuchung bekämen Häftlinge zwar unverbindlich einen Lebertest angeboten; aber:
"Danach kümmert sich eigentlich fast niemand mehr darum. Da muss der Gefangene schon von sich aus kommen und sagen: "Ich will nochmal getestet werden." Aber von alleine kenne ich kein Gefängnis in Deutschland, wo intensiv und auch konsequent nach solchen Infektionen gefahndet wird."
Der Arzt Karlheinz Keppler hat im Juni 2017 eine informelle Umfrage gemacht bei den zuständigen Behörden in neun deutschen Bundesländern. Danach wurden dort bis heute nur 170 Gefängnisinsassen mit den neuen Hepatitis C Medikamenten behandelt. Umgerechnet auf ganz Deutschland seien das 250 – gerade einmal 1,3 Prozent der wahrscheinlich Betroffenen. Jahr für Jahr wohl tausende Virusträger werden also unbehandelt in die Freiheit entlassen. Und das, obwohl Hepatitis C-Behandlung nirgendwo einfacher ist als im Gefängnis.
"Es ist ja nicht nur so, dass man den Patienten unmittelbar hat, sondern, selbst das ganz normale Vollzugspersonal ist sehr routiniert im Umgang mit Drogen konsumierenden Gefangenen. Das heißt: Man hat dann im Grunde das, was wir qualifizierte Krankenbeobachtung nennen. Also, im Grunde ist das Gefängnis ein ideales Szenario, um diese Behandlung durchzuführen."
Doch nicht nur die Chance, Hepatitis C-Infizierte zu finden und zu behandeln, wird sträflich vernachlässigt in deutschen Haftanstalten. Es hapert auch an der Vorbeugung. Ohne den ständigen Tausch gebrauchter Spritzen gibt es viel weniger Hepatitis C, weiß Karlheinz Keppler aus Ländern wie Spanien, die auch hinter Gittern saubere Spritzen zur Verfügung stellen. Genau das tat der deutsche Gefängnisarzt um die Jahrtausendwende in der Frauen-JVA Vechta.
Als jedoch 2003 CDU-Mann Christian Wulff Ministerpräsident wurde, musste Keppler die Spritzenautomaten binnen drei Tagen abhängen; und auch die aktuelle rot-grüne Landesregierung in Niedersachsen hat sie nicht wieder aufgehängt. Politiker aller Couleur hätten panische Angst, als Sympathisanten krimineller Junkies dazustehen, sagt Keppler bitter. Das zu vermeiden sei ihnen wichtiger, als die Öffentlichkeit vor Hepatitis C zu schützen.