Die Rückkehr der Schwindsucht
Als am 24. März 1882 der Arzt und Forscher Robert Koch während eines Vortrags in Berlin verkündete, dass die weit verbreitete Tuberkulose eine Infektionskrankheit sei, war das der Durchbruch im Kampf gegen die Schwindsucht. Der Ausbreitung konnte Einhalt geboten werden. Inzwischen ist die Krankheit wieder auf dem Vormarsch, auch in Europa. Neue multiresistente Keime erschweren die Therapie.
Lungen-Klinik Heckeshorn in Berlin. Auf dem Weg zu dem derzeit schwierigsten Fall der Tuberkulose-Station: Einem politischen Flüchtling aus dem Kaukasus, der seit zweieinhalb Monaten in Heckeshorn liegt.
" Das ist ein ganz kompliziertes Krankheitsbild, die Therapiedauer beträgt bis zu zwei Jahren."
... erklärt die Ärztin. Das Komplizierte: Der Patient ist gegen wichtige Tuberkulose-Medikamente resistent.
"Und wir konnten durch ein Resistogramm der Kultur feststellen, welche Antibiotika noch wirksam bei diesen Bakterium sind und die bekommt er jetzt auch. Als er kam, war er in einem ganz schlechten Zustand, jetzt geht's ihm schon viel besser, hat auch schon an Gewicht zugenommen, und hoffentlich wird das bald ganz gut."
Doch noch immer ist die Tuberkulose offen, der Patient also ansteckend. Vorsicht ist geboten: Der Kranke liegt allein, darf sein Einzelzimmer nicht verlassen. Besucher müssen einen Mundschutz anlegen, und nach dem Besuch die Hände desinfizieren.
Das Zimmer ist eng, aber hell und freundlich. Schmales Bett, Schrank. Ein kleiner Tisch vor dem hohen Fenster. Dort sitzt der Patient. Der junge Mann ist dünn, wirkt sehr zart. Vor ihm liegt ein dickes deutsch-russisches Wörterbuch. Falls Verständigungsprobleme auftreten - denn der Kranke spricht kein Wort deutsch. Die Ärztin dolmetscht. Die Diagnose TBC, sagt der junge Mann, war ein Schock.
Ärztin: "Er ist sehr traurig darüber, dass er jetzt diese Erkrankung hat, und er war schon kurz davor aufzugeben."
Dem Patienten treten Tränen in die Augen, um Fassung bemüht sieht er aus dem Fenster. In Russland hat er Tuberkulose-Kranke gesehen, denen nichts mehr half.
Ärztin: "Dann hat er sich aber auch an die Menschen erinnert, die er schon mal erlebt hat, die keine Geduld hatten, die Therapie durchzuziehen - wie gesagt, bis zu zwei Jahre muss man diese Tabletten einnehmen - und sie haben es hingeschmissen und dann war es natürlich auch aus. Aber er hat noch Kraft und Lebenswillen und er sagt, ich werde dafür kämpfen, dass ich weiter leben kann."
Die Tuberkulose ist weltweit die zweithäufigste zum Tode führende Infektionskrankheit. Neun Millionen Menschen erkranken und etwa 1,7 Millionen sterben derzeit jährlich an der Tuberkulose. Infiziert aber sind noch weitaus mehr Menschen: Ein Drittel der Weltbevölkerung trägt den Erreger in sich. Normalerweise bricht das Leiden nur bei jedem zehnten Infizierten aus. Doch wer HIV-positiv ist, hat ein erheblich größeres Risiko. Fast jeder zweite HIV-Infizierte, der sich mit dem Tuberkulose-Erreger ansteckt, erkrankt. Und jeder Kranke infiziert im Durchschnitt zehn weitere Menschen.
Robert Loddenkemper: "Man hatte Ende der 80er Jahre geglaubt, man hätte die Tuberkulose besiegt. Und dann kam ja überraschend die HIV-Infektion."
... erklärt der Lungenfacharzt Professor Robert Loddenkemper. Er ist Generalsekretär des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose.
Robert Loddenkemper: "Die HIV-Infektion hat erstmal in Amerika dazu geführt, dass ein enormer Anstieg an Tuberkulosezahlen kam, insbesondere in Städten, in denen die HIV-Infektion sehr häufig ist. Gleichzeitig ist es dazu gekommen, dass sich Resistenzen gezeigt haben gegen verschiedene Medikamente."
1993 rief die WHO wegen der in vielen Ländern dramatischen Zunahme der Tuberkulose den globalen Notstand aus und versucht seither durch Aufklärung über die Krankheit, Versorgung besonders der Entwicklungsländer mit Antibiotika und Kontrolle der Medikamenteneinnahme die TBC wieder zurückzudrängen. Dennoch hat sich - global gesehen - die Situation seither weiter verschlimmert.
Die jüngste Schreckensmeldung kommt aus Mosambik. Anfang März rief die Regierung wegen einer Tuberkulose-Epidemie den Notstand aus. Allein im vergangenen Jahr erkrankten dort 35.000 Menschen. Die Kapazität der Krankenhäuser ist längst erschöpft und es fehlen Medikamente.
Wo weltweit weitere Brennpunkte liegen, erklärt Professor Stefan Kaufmann. Er leitet die Abteilung Immunologie am Berliner Max-Planck-Institut für Infektionsbiologie:
"Die Tuberkulose ist eigentlich überall. Und ganz besonders sind die Länder Südostasiens und von Afrika betroffen. Dort wütet, kann man schon sagen, die Tuberkulose. Ganz besonders schlimm ist es in der Tat in Subsahara-Afrika. Das hat natürlich auch was mit der HIV-Aidswelle zu tun, denn die beiden Erreger, der Tuberkulose-Erreger und der HIV-, also Aids-Erreger sind in eine ganz teuflische Liaison gegangen. Und zusammen sind sie schlimmer, als man alles andere sich vorstellen kann, wir haben zwar zwei Krankheiten, aber wir haben einen Patienten."
In den westeuropäischen Staaten dagegen sank die Zahl der Tuberkulosekranken in den letzten zehn Jahren kontinuierlich. In Deutschland beispielsweise erkranken derzeit jährlich etwa 6.000 Menschen neu. Aber:
Stefan Kaufmann: "Wir sollten uns nicht in Sicherheit wiegen hier in Europa. Weil Europa, wie es die WHO definiert, besteht ja auch aus Russland und den ganzen Nachfolgestaaten, und dort, in dieser Region Europas gibt es auch schon eine halbe Million Tuberkulosefälle, wir sollten auch nicht vergessen, dass die EU ja seit einigen Jahren sehr viel größer geworden ist, dass sie sich in den Osten Europas ausgeweitet hat und dass in einigen neuen Mitgliedsländern der EU durchaus die Tuberkulose immer noch wütet. Und glauben Sie mir, im Gegensatz zu Menschen, Erreger brauchen keinen Pass. Die kommen über die Grenze so oder so."
45 Prozent der Tuberkulosepatienten in Deutschland sind Migranten - oft jüngere Männer aus einem der Ostblockstaaten. Unter den erkrankten Deutschen sind dagegen häufig alte Menschen, die das Virus seit der Tuberkulose-Epidemie nach dem Zweiten Weltkrieg in sich tragen. Die Krankheit bricht nun aus, weil ihr Immunsystem geschwächt ist - beispielsweise durch andere Erkrankungen. Aber auch in sozialen Brennpunkten kommt die Tuberkulose vergleichsweise häufig vor.
Bonita Brodhun: "Innerhalb Deuschlands finden wir deutliche regionale Unterschiede, und insbesondere in Großstädten wie beispielsweise Hamburg, in Bremen, in Berlin, aber auch in Hessen, dort das große Ballungszentrum Rhein-Main-Gebiet, hier finden wir überdurchschnittlich hohe Erkrankungszahlen."
Erklärt die Epidemiologin Bonita Brodhun. Sie sammelt die Daten für das Robert-Koch-Institut in Berlin.
"Das liegt natürlich daran, gerade hier finden Sie viele Zuwanderer, beispielsweise aus Osteuropa, aber zugleich, um andere Stichworte zu nennen, in sozialen Brennpunkten, ein Problem ist natürlich Obdachlosigkeit, sozial schwächere Gesellschaftsstrukturen, die Sie hier vermehrt antreffen, Armut ist ein Thema, aber auch Alkohol und Drogenmissbrauch, das alles sind ja Risikofaktoren, die Sie vor allem in Großstädten finden."
Rückblick: 24. März 1882, Physiologisches Institut Berlin. "Über Tuberkulose" heißt der Vortrag, der an diesem Tag auf dem Programm steht. Der große Lesesaal ist bis auf den letzten Platz gefüllt, und noch immer drängen weitere Zuhörer herein. Das Thema brennt den Menschen auf den Nägeln, denn Ende des 19. Jahrhunderts ist die Tuberkulose die zweithäufigste Todesursache. Die Menschen sind der Schwindsucht hilflos ausgeliefert. Nach einigen einleitenden Worten erteilt der Präsident der Berliner Physiologischen Gesellschaft dem Referenten das Wort. Sichtlich nervös erhebt sich der Arzt und Forscher Robert Koch und beginnt:
"Wenn die Zahl der Opfer, welche eine Krankheit fordert, als Maßstab für die Bedeutung zu gelten hat, dann müssen alle Krankheiten, namentlich aber die gefürchtetsten Infektionskrankheiten, Pest, Cholera usw. weit hinter der Tuberkulose zurück stehen."
Kaum ein Mediziner dachte damals, dass die Tuberkulose eine Infektionskrankheit ist. Fast alle glauben, Tuberkulose entstünde allein durch Fehlernährung oder sei genetisch bedingt. Eine Fehleinschätzung mit dramatischen Folgen: Weil niemand eine Infektionskrankheit vermutet, schützt sich niemand vor einer Ansteckung. Und so infiziert jeder Tuberkulose-Patient unzählige weitere Menschen. Robert Koch aber hat nun entgegen aller bisherigen Annahmen einen Krankheitserreger entdeckt.
""Dieser Nachweis gelang durch ein bestimmtes Färbungsverfahren, mit Hilfe dessen in allen tuberculös veränderten Organen charakteristische, bis dahin nicht bekannte Bacterien zu finden waren."
Mycobacterium tuberculosis nennt Robert Koch den tödlich wirkenden Krankheitskeim. Er erläutert seine Untersuchungen und kommt schließlich zu dem Ergebnis:
""All diese Tatsachen zusammengenommen berechtigen zu dem Ausspruch, dass die in den tuberkulösen Substanzen vorkommenden Bazillen nicht nur Begleiter des tuberkulösen Prozesses, sondern die einzige Ursache desselben sind und dass es ohne Tuberkelbacillen keine Tuberkulose gibt."
Das Auditorium ist tief beeindruckt. Nun wissen die Mediziner endlich, wo sie bei ihrem Kampf gegen die Schwindsucht ansetzen können. Bessere Hygiene hilft, Ansteckungen zu vermeiden. Vor allem aber werden Lungenheilanstalten gebaut, um Kranke zu isolieren. Tatsächlich lässt sich so die Zahl der Neuinfektionen stetig verringern.
Doch wer krank wird, hat nach wie vor kaum Chancen zu überleben. Und während Thomas Mann in seinem Roman "Zauberberg" Leben und Leiden reicher Tuberkulose-Kranker schildert, die sich im luxuriösen Luftkurort Davos eingerichtet haben, trifft die Krankheit in der Realität ganz überwiegend die Armen. Sie leben unter Bedingungen, die ihr Immunsystem anfällig machen - und durch die sehr beengten Wohnverhältnisse infizieren immer noch viele Kranke Familienmitglieder.
Erst 60 Jahre nach Robert Kochs Entdeckung des Bakteriums verfügen Ärzte über eine wirksame Waffe gegen die Tuberkulose: Mit dem ersten Antibiotikum, das kurz nach dem Zweiten Weltkrieg auf den Markt kam.
"Die so genannte gesunde Welt hatte eine panische Angst vor dem Wort Lungenkrankheit, vor dem Begriff der Tuberkulose, geschweige denn vor dem Begriff der offenen Lungentuberkulose, sie hat sie heute noch. Sie fürchtete sich vor nichts mit größerer Intensität."
... schrieb Thomas Bernhard. Auch der Schriftsteller litt Jahre lang an der Tuberkulose. Kurz nach dem Zweiten Weltkrieg war die Krankheit bei dem damals 17-Jährigen ausgebrochen. In der autobiografischen Schrift "Die Kälte" schildert er seinen Aufenthalt in der Lungenheilanstalt "Grafenhof" bei Salzburg.
"Ich hasste plötzlich alles, das gesund war. Mein Hass richtete sich von einem Augenblick auf den anderen gegen alles außerhalb von Grafenhof, gegen alles in der Welt, selbst gegen die eigene Familie. Aber dieser Hass starb bald ab, denn er hatte hier keine Nahrung, hier war alles krank, vom Leben abgetrennt, ausgeschlossen, auf den Tod konzentriert, auf ihn ausgerichtet. Vor 50 Jahren hätten sie alle, ohne zu zögern gesagt: todgeweiht."
Alle Hoffnung der Kranken richtete sich auf ein neues Medikament: das Antibiotikum Streptomycin.
"Ich hatte meinen Schatten auf der Lunge, der mit Streptomycin-Injektionen bekämpft wurde, leider wegen der hohen Kosten, wie gesagt wurde, in einer viel zu geringen Dosis. Jeder Patient erhielt von der Kostbarkeit nur eine geringe Menge, die, wie ich später erfahren habe, nutz- und sinnlos gewesen war. Mehr Streptomycin bekam nur der gespritzt, der es sich selbst aus der Schweiz oder aus Amerika kommen lassen konnte oder der eine gehörige Protection bei den Ärzten, naturgemäß in erster Linie beim Direktor, dem allgewaltigen Primarius, hatte."
In den wenigen Kliniken aber, die damals ausreichend Streptomycin erhielten, wussten Patienten ihr Glück kaum zu fassen: Das Antibiotikum half schnell, die Beschwerden verschwanden, die Krankheit schien geheilt. So in der Lungenklinik Heckeshorn, berichtet Robert Loddenkemper:
"Unsere Klinik hier, die Lungenklinik Heckeshorn, ist ja gegründet worden 1947, zu einer Zeit, als in Berlin nach dem II. Weltkrieg etwa 65.000 Tuberkulose-Patienten waren. Und damals die Lungenklinik Heckeshorn wurde im amerikanischen Sektor gegründet und hatte deswegen das Glück, sehr früh schon Streptomycin zu bekommen. Das war ja das erste Medikament, das die Amerikaner entwickelt hatten, 1944, das wurde dann eingesetzt in Heckeshorn. Ich weiß noch von den alten Ärzten, die sagten, das war wie ein Wundermedikament, insbesondere bei den Kindern mit einer schweren Hirnhautentzündung, Meningitis. Die wurden also gesund innerhalb kürzester Zeit, was früher undenkbar war."
Mit Streptomycin ließe sich die Tuberkulose endlich besiegen, glaubten Ärzte und Forscher. Doch die Freude währte nur kurz:
"Es kam dann sehr schnell die Erkenntnis, dass es wieder zu Rückfällen kam. Weil sich Resistenzen entwickelt haben, und dann haben insbesondere die Engländer in den ersten großen kontrollierten Medikamentenstudien festgestellt, dass doch mindestens drei Medikamente notwendig waren, um die Tuberkulose erfolgreich zu behandeln."
Nun ging es schnell voran: Forscher entwickelten verschiedene Antibiotika gegen die Tuberkulose. Und Patienten mussten fortan mindestens ein halbes Jahr lang parallel mehrere Medikamente einnehmen. Mit dieser Therapie ließen sich die meisten Kranken heilen. Außerdem infizierten sich immer weniger Menschen. Und so glaubten Fachleute vor 20 Jahren, zumindest in den westlichen Ländern sei die Tuberkulose vollständig besiegt.
Welche dramatischen Folgen dieser Trugschluss bis heute hat, erklärt der Infektionsbiologe Professor Stefan Kaufmann:
"Dadurch wurde die Forschung eigentlich fast auf Null heruntergedreht, es wurden keine neuen Medikamente entwickelt und wir haben einen Impfstoff, der Anfang des letzten Jahrhunderts von Calmette und Guérin entwickelt wurde, der 1921 erstmals ausgetestet wurde, da stehen wir heute, das ist nun ein großes Problem."
Robert Loddenkemper: "Das ist das Röntgenbild einer Patientin, die Tuberkulose hat, und das erkennt man sehr deutlich, auf der linken Seite ist die ausgeprägt, und hier ist zum Beispiel im Oberfeld der Lunge ein großes Loch. Hier sind verschiedene kleine Löcher. Man sieht aber dann auch Veränderungen kleinerer Art auf der rechten Seite. So dass sie eine beidseitige Tuberkulose hat."
Die Chance, dass zersetztes Lungengewebe heilt und dann lediglich kleine Narben noch an die Krankheit erinnern, beträgt bei einer sensiblen Tuberkulose 80 bis 90 Prozent. Sensibel heißt: es bestehen keine Resistenzen gegen eines der Medikamente. Voraussetzung ist außerdem, dass die Patienten ohne jede Unterbrechung bis zur Heilung anfangs vier, später zwei verschiedene Antibiotika täglich einnehmen. Mindestens sechs Monate lang, oft auch erheblich länger.
Doch die Einnahme so hoher Dosen Antibiotika hat Nebenwirkungen. Nieren und Leber können geschädigt werden, außerdem klagen viele Patienten über Magenschmerzen. Und so brechen immer wieder Kranke die Therapie nach einer Weile ab, berichtet Dr. Torsten Bauer, der Chefarzt der Lungenklinik Heckeshorn:
"Ja, die Gefahr ist groß. Und die Gefahr hat uns ja die Resistenzproblematik im Osten eingebracht. Resistenzen bei diesen sehr langsam wachsenden Bakterien entstehen immer dann, wenn zu wenige Antibiotika gleichzeitig gegeben werden oder die Antibiotika zu früh abgesetzt werden. Das ist im Osten Europas der Fall gewesen, und deswegen haben wir dort jetzt resistente Bakterien. Das ist auch in Deutschland so. Der Patient, und niemand wird sich davon frei machen können, wird nach drei Monaten den Sinn kaum noch einsehen, warum er noch mal sechs Monate diese vielen Tabletten nehmen soll."
Tuberkulose-Station Heckeshorn. Der Patient aus Russland beschreibt den bisherigen Verlauf seiner Krankheit. Ruhig, konzentriert, so als spreche er nicht über sich, sondern über einen Dritten.
Ärztin: "Er hat das Ganze noch in Russland ungefähr vor einem halben Jahr gemerkt, dass er immer schwächer wird. Hatte einen stressigen Job und hat erst das Ganze auf den Job zurückgeführt, die ganze Schwäche. Dann kam noch zusätzlich dazu, dass er tagsüber Schwindel bekommen hat und Fieberanstieg. Dann konnte er sich mal hinlegen und dann war es wieder gut. Ist zum Arzt gegangen in irgendeinem Krankenhaus, da wurde allerdings nicht mal ein Röntgenbild gemacht, er wurde nur abgehört, und man hat ihm auch ein Antibiotikum verschrieben. Dieses Antibiotikum hat er sich in den nächsten Monaten selbst besorgt, ohne Rezept halt, also Selbstmedikation durchgeführt, und ca. ein halbes Jahr eingenommen. Natürlich hat das nichts gebracht, es wurde nicht besser, die Schwäche und Gewichtsabnahme, und dann kam auch zusätzlich ein starker Husten mit Auswurf komischer Farbe."
Diese dramatische Krankengeschichte ist kein schrecklicher Einzelfall, sondern zeigt geradezu prototypisch, wie es derzeit um die medizinische Versorgung in Russland und den anderen Nachfolgestaaten der Sowjetunion steht. Und wie bei vielen, vielen anderen Tuberkulosepatienten in Osteuropa führte die unzureichende medikamentöse Therapie auch bei dem jungen Mann in Heckeshorn zur Resistenz gegen die am besten wirkenden Antibiotika.
Jede Resistenz aber verringert deutlich die Chancen, die Krankheit endgültig zu besiegen, so der Lungenfacharzt Torsten Bauer:
"Also eine resistente Tuberkulose zu haben ist schon eine deutlich andere Qualität als eine normale sensible Tuberkulose. Die Sterblichkeit bei einer Tuberkulose mit resistenten oder sogar mit ultraresistenten Bakterien ist sehr, sehr hoch, was daran liegt, dass wir das einfach wie bei einem Tumorleiden nicht aufhalten können."
Inzwischen verbreiten sich resistente Tuberkulose-Bakterien weltweit immer stärker: Nicht nur in den Ostblock-Staaten, in denen nach dem Zusammenbruch der Sowjetunion das Gesundheitssystem kollabiert ist. Auch in vielen anderen Ländern erkranken immer mehr Menschen an einer Tuberkulose, bei der früher wirksame Antibiotika versagen.
Der Infektionsbiologe Stefan Kaufmann:
"Die Multiresistenz hat sich jetzt natürlich zu einem riesigen Problem entwickelt. Weltweit sind etwa 50 Millionen Menschen bereits mit einem Tuberkulose-Erreger infiziert, der multiresistent ist, das heißt nicht nur auf ein, sondern mindestens zwei der Antibiotika, die wir gerne einsetzen würden, nicht mehr anspricht."
Das gilt nicht nur für Regionen, in denen die Tuberkulose wütet, sondern auch für Länder mit sinkenden Tuberkuloseraten. Dazu gehören Deutschland und andere westeuropäische Staaten sowie die USA und Kanada. In diesen Ländern ist zwar im letzten Jahrzehnt die jährliche Zahl neuer Erkrankungen stetig gesunken, doch immer mehr dieser Kranken leiden an einer multiresistenten Tuberkulose, von Fachleuten kurz MDR genannt: für multi drug resistance.
Stefan Kaufmann: "In Deutschland und Westeuropa, also in den industrialisierten Ländern ist die MDR, also die multiresistente Tuberkulose noch behandelbar. Aber es ist ein Kostenfaktor von 100 bis 1000. Also anstatt 50 oder 100 Euro werden's eben hundert- oder tausendfach mehr. Das können wir mit unserem Gesundheitssystem schon noch tragen. Aber stellen Sie sich ein armes Land in Afrika vor, das mit einem Dollar im Jahr auskommen muss für die Gesundheitsfürsorge. Da ist es schon kaum möglich, die normale Behandlung zu verabreichen und zu bezahlen, Kostenfaktor 100 bis 1000 bedeutet da meistens ein Todesurteil."
Auf dem Weltwirtschaftsgipfel Anfang 2006 verabschiedete die WHO den "Global Plan to stop TB". Danach sollen bis zum Jahr 2015 Entwicklungsländer und Industriestaaten gemeinsam 56 Milliarden Dollar in die Bekämpfung der Tuberkulose investieren, davon sind neun Milliarden Dollar für die Entwicklung neuer diagnostischer Verfahren, Medikamente und Impfstoffe vorgesehen. Dieses langfristig angelegte Programm konnte eine weitere Verschärfung der Situation bisher nicht verhindern.
Robert Loddenkemper: "Wir sind ja von der MDR vorhin ausgegangen, aber dazu ist jetzt im vergangenen Jahr der Begriff XDR gekommen, das ist extensive drug resistence, also eine Resistenz, die auch schon die Zweitlinienmedikamente zu einem großen Teil betrifft und vereinzelt Fälle sind jetzt sogar schon beschrieben worden, mit XXDR-extremer Resistenz, das heißt gegen alle verfügbaren Tuberkulosemedikamente."
September 2006, Südafrika, Ost-Kapregion. Im Spital des Provinzstädtchens Tukela Ferry liegen 70 Tuberkulose-Patienten in zwei schlecht ventilierten, überbelegten Sälen. Eine Isolierstation gibt es nicht. Alle erhalten die üblichen Antibiotika. Dennoch sterben innerhalb von nur zwei Wochen 52 der Kranken. Die Ärzte stehen vor einem Rätsel. Bis endlich die Analysen der Speichelproben der Verstorbenen eintreffen, die sie zur Diagnose in die Großstadt Durban geschickt hatten. Nun stellt sich heraus, dass alle Verstorbenen mit mutierten Bakterien infiziert waren, die auf keines der gängigen Tuberkulose-Medikamente mehr reagierten.
Inzwischen hat die WHO bereits in 27 Ländern diese extrem resistente Tuberkulose registriert. Selbst in fast allen westeuropäischen Staaten wurden einzelne Fälle bekannt, auch in Deutschland.
Weil jede neue Variante der Tuberkulose binnen kurzem weltweit auftritt, stellte die WHO den diesjährigen Welt-Tuberkulosetag am 24. März unter das Motto: "TB anywhere is TB everywhere", berichtet Robert Loddenkemper:
"Das heißt, ist die Tuberkulose irgendwo, dann ist die Tuberkulose überall und wir müssen, ich denke, das ist der beste Ansatz, die Situation der Tuberkulose in den Ländern, die betroffen sind, verbessern. Schon als Schutz, aber ich denke auch aus humanen Gründen, dass man diesen Ländern hilft."
Forschung spielt dabei eine herausragende Rolle, zeigt doch die weltweite Zunahme resistenter Bakterien, dass Mediziner immer häufiger mit stumpfen Waffen gegen die Tuberkulose kämpfen. Selbst die Verfahren zur Diagnostik müssen dringend verbessert werden, weil es oft viel zu lange dauert, bis die Diagnose fest steht.
Torsten Bauer von der Lungenklinik Heckeshorn erklärt:
"Es geht sehr, sehr schnell, wenn wir sofort Tuberkulose-Bakterien finden. Aber leider ist es auch sehr häufig, dass wir gar nichts finden, und dann können wir nur das Wachstum der Bakterien abwarten. Und das ist das Besondere an den Tuberkulose-Bakterien, diese Bakterien wachsen sehr langsam. Und während wir normale Bakterien nach drei Tagen schon nachweisen können, können wir Tuberkulose-Bakterien häufig erst nach sechs Wochen nachweisen. Und das ist eben dieser Zeitrahmen, wo wir klinische Unsicherheit haben."
Noch weitaus wichtiger ist die Entwicklung neuer Medikamente. Forscher verfolgen derzeit zwei Strategien. Zum einen testen sie, ob ein Antibiotikum, das bisher beispielsweise gegen Lungenentzündung eingesetzt wird, auch gegen Tuberkulose hilft. Tatsächlich haben sich zwei Medikamente zumindest in Tierversuchen als wirksam erwiesen. Doch bis klar ist, wie diese Antibiotika beim Menschen wirken, dürften einige Jahre vergehen. Noch länger wird es dauern, bis vollkommen neue Antibiotika auf dem Markt sind.
Diese neue Generation der Antibiotika soll dann allerdings besser helfen als alle bisherigen Medikamente, erklärt Stefan Kaufmann.
"Hauptweg bei der Entwicklung neuer Medikamente ist die Behandlung der so genannten latenten Erreger. Wir wissen nämlich seit einigen Jahren, dass auch im Erkrankten nicht nur die aktiven Bakterien leben, sondern dass es immer wieder Nischen, Verstecke gibt, in denen diese dormanten oder schlafenden Bakterien überleben. Und wann immer wir die aktiven Bakterien mit Medikamenten ausgerottet haben, kommt aus der Nische ein Schläfer hervor, und das, denkt man nun, wäre ein guter Ansatz, weil man dann vielleicht auch die Therapiedauer von sechs Monaten auf vielleicht einen Monat herunterdrücken kann."
Stefan Kaufmann und seine Mitarbeiter vom Max-Planck-Institut für Infektionsbiologie erforschen ein neues Impfverfahren. Zur Zeit gibt es lediglich den bereits 1921 von den Franzosen Calmette und Guérin entwickelten Impfstoff, nach ihnen Bacillus-Calmette-Guérin, kurz BCG genannt. Doch dieser Impfstoff hilft nur kleinen Kindern. Er schützt nicht mehr im Erwachsenenalter und damit nicht vor der heute hauptsächlich vorkommenden Lungen-Tuberkulose der 15- bis 45-Jährigen.
"Wir versuchen, das BCG zu verbessern. Und das ist unsere Strategie. Wir haben uns gesagt, so schlecht ist BCG ja nicht, es verhindert ja die Ausbreitung der Tuberkulose besonders im Kleinkind, und wenn wir es jetzt stärker machen, also es so verbessern, dass die Immunantwort kräftiger wird, dann könnte auch der Impfstoff besser sein, und in der Tat, in den Tierversuchen haben wir einen Impfstoffkandidaten, der hundertfach besser schützt als der klassische BCG-Impfstoff."
Bis ein neuer Impfstoff verfügbar ist, dürften vermutlich acht bis zehn Jahre vergehen. Es braucht also Zeit, bis neue Waffen gegen die Tuberkulose geschmiedet sind. Und so verfolgt auch die WHO Etappenziele: Innerhalb der nächsten zehn Jahre will sie die weitere Verbreitung der Tuberkulose stoppen. Bis 2050 aber soll die Krankheit ausgerottet sein. Doch ob sich dieses große Ziel tatsächlich erreichen lässt, ist unter Fachleuten umstritten.
" Das ist ein ganz kompliziertes Krankheitsbild, die Therapiedauer beträgt bis zu zwei Jahren."
... erklärt die Ärztin. Das Komplizierte: Der Patient ist gegen wichtige Tuberkulose-Medikamente resistent.
"Und wir konnten durch ein Resistogramm der Kultur feststellen, welche Antibiotika noch wirksam bei diesen Bakterium sind und die bekommt er jetzt auch. Als er kam, war er in einem ganz schlechten Zustand, jetzt geht's ihm schon viel besser, hat auch schon an Gewicht zugenommen, und hoffentlich wird das bald ganz gut."
Doch noch immer ist die Tuberkulose offen, der Patient also ansteckend. Vorsicht ist geboten: Der Kranke liegt allein, darf sein Einzelzimmer nicht verlassen. Besucher müssen einen Mundschutz anlegen, und nach dem Besuch die Hände desinfizieren.
Das Zimmer ist eng, aber hell und freundlich. Schmales Bett, Schrank. Ein kleiner Tisch vor dem hohen Fenster. Dort sitzt der Patient. Der junge Mann ist dünn, wirkt sehr zart. Vor ihm liegt ein dickes deutsch-russisches Wörterbuch. Falls Verständigungsprobleme auftreten - denn der Kranke spricht kein Wort deutsch. Die Ärztin dolmetscht. Die Diagnose TBC, sagt der junge Mann, war ein Schock.
Ärztin: "Er ist sehr traurig darüber, dass er jetzt diese Erkrankung hat, und er war schon kurz davor aufzugeben."
Dem Patienten treten Tränen in die Augen, um Fassung bemüht sieht er aus dem Fenster. In Russland hat er Tuberkulose-Kranke gesehen, denen nichts mehr half.
Ärztin: "Dann hat er sich aber auch an die Menschen erinnert, die er schon mal erlebt hat, die keine Geduld hatten, die Therapie durchzuziehen - wie gesagt, bis zu zwei Jahre muss man diese Tabletten einnehmen - und sie haben es hingeschmissen und dann war es natürlich auch aus. Aber er hat noch Kraft und Lebenswillen und er sagt, ich werde dafür kämpfen, dass ich weiter leben kann."
Die Tuberkulose ist weltweit die zweithäufigste zum Tode führende Infektionskrankheit. Neun Millionen Menschen erkranken und etwa 1,7 Millionen sterben derzeit jährlich an der Tuberkulose. Infiziert aber sind noch weitaus mehr Menschen: Ein Drittel der Weltbevölkerung trägt den Erreger in sich. Normalerweise bricht das Leiden nur bei jedem zehnten Infizierten aus. Doch wer HIV-positiv ist, hat ein erheblich größeres Risiko. Fast jeder zweite HIV-Infizierte, der sich mit dem Tuberkulose-Erreger ansteckt, erkrankt. Und jeder Kranke infiziert im Durchschnitt zehn weitere Menschen.
Robert Loddenkemper: "Man hatte Ende der 80er Jahre geglaubt, man hätte die Tuberkulose besiegt. Und dann kam ja überraschend die HIV-Infektion."
... erklärt der Lungenfacharzt Professor Robert Loddenkemper. Er ist Generalsekretär des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose.
Robert Loddenkemper: "Die HIV-Infektion hat erstmal in Amerika dazu geführt, dass ein enormer Anstieg an Tuberkulosezahlen kam, insbesondere in Städten, in denen die HIV-Infektion sehr häufig ist. Gleichzeitig ist es dazu gekommen, dass sich Resistenzen gezeigt haben gegen verschiedene Medikamente."
1993 rief die WHO wegen der in vielen Ländern dramatischen Zunahme der Tuberkulose den globalen Notstand aus und versucht seither durch Aufklärung über die Krankheit, Versorgung besonders der Entwicklungsländer mit Antibiotika und Kontrolle der Medikamenteneinnahme die TBC wieder zurückzudrängen. Dennoch hat sich - global gesehen - die Situation seither weiter verschlimmert.
Die jüngste Schreckensmeldung kommt aus Mosambik. Anfang März rief die Regierung wegen einer Tuberkulose-Epidemie den Notstand aus. Allein im vergangenen Jahr erkrankten dort 35.000 Menschen. Die Kapazität der Krankenhäuser ist längst erschöpft und es fehlen Medikamente.
Wo weltweit weitere Brennpunkte liegen, erklärt Professor Stefan Kaufmann. Er leitet die Abteilung Immunologie am Berliner Max-Planck-Institut für Infektionsbiologie:
"Die Tuberkulose ist eigentlich überall. Und ganz besonders sind die Länder Südostasiens und von Afrika betroffen. Dort wütet, kann man schon sagen, die Tuberkulose. Ganz besonders schlimm ist es in der Tat in Subsahara-Afrika. Das hat natürlich auch was mit der HIV-Aidswelle zu tun, denn die beiden Erreger, der Tuberkulose-Erreger und der HIV-, also Aids-Erreger sind in eine ganz teuflische Liaison gegangen. Und zusammen sind sie schlimmer, als man alles andere sich vorstellen kann, wir haben zwar zwei Krankheiten, aber wir haben einen Patienten."
In den westeuropäischen Staaten dagegen sank die Zahl der Tuberkulosekranken in den letzten zehn Jahren kontinuierlich. In Deutschland beispielsweise erkranken derzeit jährlich etwa 6.000 Menschen neu. Aber:
Stefan Kaufmann: "Wir sollten uns nicht in Sicherheit wiegen hier in Europa. Weil Europa, wie es die WHO definiert, besteht ja auch aus Russland und den ganzen Nachfolgestaaten, und dort, in dieser Region Europas gibt es auch schon eine halbe Million Tuberkulosefälle, wir sollten auch nicht vergessen, dass die EU ja seit einigen Jahren sehr viel größer geworden ist, dass sie sich in den Osten Europas ausgeweitet hat und dass in einigen neuen Mitgliedsländern der EU durchaus die Tuberkulose immer noch wütet. Und glauben Sie mir, im Gegensatz zu Menschen, Erreger brauchen keinen Pass. Die kommen über die Grenze so oder so."
45 Prozent der Tuberkulosepatienten in Deutschland sind Migranten - oft jüngere Männer aus einem der Ostblockstaaten. Unter den erkrankten Deutschen sind dagegen häufig alte Menschen, die das Virus seit der Tuberkulose-Epidemie nach dem Zweiten Weltkrieg in sich tragen. Die Krankheit bricht nun aus, weil ihr Immunsystem geschwächt ist - beispielsweise durch andere Erkrankungen. Aber auch in sozialen Brennpunkten kommt die Tuberkulose vergleichsweise häufig vor.
Bonita Brodhun: "Innerhalb Deuschlands finden wir deutliche regionale Unterschiede, und insbesondere in Großstädten wie beispielsweise Hamburg, in Bremen, in Berlin, aber auch in Hessen, dort das große Ballungszentrum Rhein-Main-Gebiet, hier finden wir überdurchschnittlich hohe Erkrankungszahlen."
Erklärt die Epidemiologin Bonita Brodhun. Sie sammelt die Daten für das Robert-Koch-Institut in Berlin.
"Das liegt natürlich daran, gerade hier finden Sie viele Zuwanderer, beispielsweise aus Osteuropa, aber zugleich, um andere Stichworte zu nennen, in sozialen Brennpunkten, ein Problem ist natürlich Obdachlosigkeit, sozial schwächere Gesellschaftsstrukturen, die Sie hier vermehrt antreffen, Armut ist ein Thema, aber auch Alkohol und Drogenmissbrauch, das alles sind ja Risikofaktoren, die Sie vor allem in Großstädten finden."
Rückblick: 24. März 1882, Physiologisches Institut Berlin. "Über Tuberkulose" heißt der Vortrag, der an diesem Tag auf dem Programm steht. Der große Lesesaal ist bis auf den letzten Platz gefüllt, und noch immer drängen weitere Zuhörer herein. Das Thema brennt den Menschen auf den Nägeln, denn Ende des 19. Jahrhunderts ist die Tuberkulose die zweithäufigste Todesursache. Die Menschen sind der Schwindsucht hilflos ausgeliefert. Nach einigen einleitenden Worten erteilt der Präsident der Berliner Physiologischen Gesellschaft dem Referenten das Wort. Sichtlich nervös erhebt sich der Arzt und Forscher Robert Koch und beginnt:
"Wenn die Zahl der Opfer, welche eine Krankheit fordert, als Maßstab für die Bedeutung zu gelten hat, dann müssen alle Krankheiten, namentlich aber die gefürchtetsten Infektionskrankheiten, Pest, Cholera usw. weit hinter der Tuberkulose zurück stehen."
Kaum ein Mediziner dachte damals, dass die Tuberkulose eine Infektionskrankheit ist. Fast alle glauben, Tuberkulose entstünde allein durch Fehlernährung oder sei genetisch bedingt. Eine Fehleinschätzung mit dramatischen Folgen: Weil niemand eine Infektionskrankheit vermutet, schützt sich niemand vor einer Ansteckung. Und so infiziert jeder Tuberkulose-Patient unzählige weitere Menschen. Robert Koch aber hat nun entgegen aller bisherigen Annahmen einen Krankheitserreger entdeckt.
""Dieser Nachweis gelang durch ein bestimmtes Färbungsverfahren, mit Hilfe dessen in allen tuberculös veränderten Organen charakteristische, bis dahin nicht bekannte Bacterien zu finden waren."
Mycobacterium tuberculosis nennt Robert Koch den tödlich wirkenden Krankheitskeim. Er erläutert seine Untersuchungen und kommt schließlich zu dem Ergebnis:
""All diese Tatsachen zusammengenommen berechtigen zu dem Ausspruch, dass die in den tuberkulösen Substanzen vorkommenden Bazillen nicht nur Begleiter des tuberkulösen Prozesses, sondern die einzige Ursache desselben sind und dass es ohne Tuberkelbacillen keine Tuberkulose gibt."
Das Auditorium ist tief beeindruckt. Nun wissen die Mediziner endlich, wo sie bei ihrem Kampf gegen die Schwindsucht ansetzen können. Bessere Hygiene hilft, Ansteckungen zu vermeiden. Vor allem aber werden Lungenheilanstalten gebaut, um Kranke zu isolieren. Tatsächlich lässt sich so die Zahl der Neuinfektionen stetig verringern.
Doch wer krank wird, hat nach wie vor kaum Chancen zu überleben. Und während Thomas Mann in seinem Roman "Zauberberg" Leben und Leiden reicher Tuberkulose-Kranker schildert, die sich im luxuriösen Luftkurort Davos eingerichtet haben, trifft die Krankheit in der Realität ganz überwiegend die Armen. Sie leben unter Bedingungen, die ihr Immunsystem anfällig machen - und durch die sehr beengten Wohnverhältnisse infizieren immer noch viele Kranke Familienmitglieder.
Erst 60 Jahre nach Robert Kochs Entdeckung des Bakteriums verfügen Ärzte über eine wirksame Waffe gegen die Tuberkulose: Mit dem ersten Antibiotikum, das kurz nach dem Zweiten Weltkrieg auf den Markt kam.
"Die so genannte gesunde Welt hatte eine panische Angst vor dem Wort Lungenkrankheit, vor dem Begriff der Tuberkulose, geschweige denn vor dem Begriff der offenen Lungentuberkulose, sie hat sie heute noch. Sie fürchtete sich vor nichts mit größerer Intensität."
... schrieb Thomas Bernhard. Auch der Schriftsteller litt Jahre lang an der Tuberkulose. Kurz nach dem Zweiten Weltkrieg war die Krankheit bei dem damals 17-Jährigen ausgebrochen. In der autobiografischen Schrift "Die Kälte" schildert er seinen Aufenthalt in der Lungenheilanstalt "Grafenhof" bei Salzburg.
"Ich hasste plötzlich alles, das gesund war. Mein Hass richtete sich von einem Augenblick auf den anderen gegen alles außerhalb von Grafenhof, gegen alles in der Welt, selbst gegen die eigene Familie. Aber dieser Hass starb bald ab, denn er hatte hier keine Nahrung, hier war alles krank, vom Leben abgetrennt, ausgeschlossen, auf den Tod konzentriert, auf ihn ausgerichtet. Vor 50 Jahren hätten sie alle, ohne zu zögern gesagt: todgeweiht."
Alle Hoffnung der Kranken richtete sich auf ein neues Medikament: das Antibiotikum Streptomycin.
"Ich hatte meinen Schatten auf der Lunge, der mit Streptomycin-Injektionen bekämpft wurde, leider wegen der hohen Kosten, wie gesagt wurde, in einer viel zu geringen Dosis. Jeder Patient erhielt von der Kostbarkeit nur eine geringe Menge, die, wie ich später erfahren habe, nutz- und sinnlos gewesen war. Mehr Streptomycin bekam nur der gespritzt, der es sich selbst aus der Schweiz oder aus Amerika kommen lassen konnte oder der eine gehörige Protection bei den Ärzten, naturgemäß in erster Linie beim Direktor, dem allgewaltigen Primarius, hatte."
In den wenigen Kliniken aber, die damals ausreichend Streptomycin erhielten, wussten Patienten ihr Glück kaum zu fassen: Das Antibiotikum half schnell, die Beschwerden verschwanden, die Krankheit schien geheilt. So in der Lungenklinik Heckeshorn, berichtet Robert Loddenkemper:
"Unsere Klinik hier, die Lungenklinik Heckeshorn, ist ja gegründet worden 1947, zu einer Zeit, als in Berlin nach dem II. Weltkrieg etwa 65.000 Tuberkulose-Patienten waren. Und damals die Lungenklinik Heckeshorn wurde im amerikanischen Sektor gegründet und hatte deswegen das Glück, sehr früh schon Streptomycin zu bekommen. Das war ja das erste Medikament, das die Amerikaner entwickelt hatten, 1944, das wurde dann eingesetzt in Heckeshorn. Ich weiß noch von den alten Ärzten, die sagten, das war wie ein Wundermedikament, insbesondere bei den Kindern mit einer schweren Hirnhautentzündung, Meningitis. Die wurden also gesund innerhalb kürzester Zeit, was früher undenkbar war."
Mit Streptomycin ließe sich die Tuberkulose endlich besiegen, glaubten Ärzte und Forscher. Doch die Freude währte nur kurz:
"Es kam dann sehr schnell die Erkenntnis, dass es wieder zu Rückfällen kam. Weil sich Resistenzen entwickelt haben, und dann haben insbesondere die Engländer in den ersten großen kontrollierten Medikamentenstudien festgestellt, dass doch mindestens drei Medikamente notwendig waren, um die Tuberkulose erfolgreich zu behandeln."
Nun ging es schnell voran: Forscher entwickelten verschiedene Antibiotika gegen die Tuberkulose. Und Patienten mussten fortan mindestens ein halbes Jahr lang parallel mehrere Medikamente einnehmen. Mit dieser Therapie ließen sich die meisten Kranken heilen. Außerdem infizierten sich immer weniger Menschen. Und so glaubten Fachleute vor 20 Jahren, zumindest in den westlichen Ländern sei die Tuberkulose vollständig besiegt.
Welche dramatischen Folgen dieser Trugschluss bis heute hat, erklärt der Infektionsbiologe Professor Stefan Kaufmann:
"Dadurch wurde die Forschung eigentlich fast auf Null heruntergedreht, es wurden keine neuen Medikamente entwickelt und wir haben einen Impfstoff, der Anfang des letzten Jahrhunderts von Calmette und Guérin entwickelt wurde, der 1921 erstmals ausgetestet wurde, da stehen wir heute, das ist nun ein großes Problem."
Robert Loddenkemper: "Das ist das Röntgenbild einer Patientin, die Tuberkulose hat, und das erkennt man sehr deutlich, auf der linken Seite ist die ausgeprägt, und hier ist zum Beispiel im Oberfeld der Lunge ein großes Loch. Hier sind verschiedene kleine Löcher. Man sieht aber dann auch Veränderungen kleinerer Art auf der rechten Seite. So dass sie eine beidseitige Tuberkulose hat."
Die Chance, dass zersetztes Lungengewebe heilt und dann lediglich kleine Narben noch an die Krankheit erinnern, beträgt bei einer sensiblen Tuberkulose 80 bis 90 Prozent. Sensibel heißt: es bestehen keine Resistenzen gegen eines der Medikamente. Voraussetzung ist außerdem, dass die Patienten ohne jede Unterbrechung bis zur Heilung anfangs vier, später zwei verschiedene Antibiotika täglich einnehmen. Mindestens sechs Monate lang, oft auch erheblich länger.
Doch die Einnahme so hoher Dosen Antibiotika hat Nebenwirkungen. Nieren und Leber können geschädigt werden, außerdem klagen viele Patienten über Magenschmerzen. Und so brechen immer wieder Kranke die Therapie nach einer Weile ab, berichtet Dr. Torsten Bauer, der Chefarzt der Lungenklinik Heckeshorn:
"Ja, die Gefahr ist groß. Und die Gefahr hat uns ja die Resistenzproblematik im Osten eingebracht. Resistenzen bei diesen sehr langsam wachsenden Bakterien entstehen immer dann, wenn zu wenige Antibiotika gleichzeitig gegeben werden oder die Antibiotika zu früh abgesetzt werden. Das ist im Osten Europas der Fall gewesen, und deswegen haben wir dort jetzt resistente Bakterien. Das ist auch in Deutschland so. Der Patient, und niemand wird sich davon frei machen können, wird nach drei Monaten den Sinn kaum noch einsehen, warum er noch mal sechs Monate diese vielen Tabletten nehmen soll."
Tuberkulose-Station Heckeshorn. Der Patient aus Russland beschreibt den bisherigen Verlauf seiner Krankheit. Ruhig, konzentriert, so als spreche er nicht über sich, sondern über einen Dritten.
Ärztin: "Er hat das Ganze noch in Russland ungefähr vor einem halben Jahr gemerkt, dass er immer schwächer wird. Hatte einen stressigen Job und hat erst das Ganze auf den Job zurückgeführt, die ganze Schwäche. Dann kam noch zusätzlich dazu, dass er tagsüber Schwindel bekommen hat und Fieberanstieg. Dann konnte er sich mal hinlegen und dann war es wieder gut. Ist zum Arzt gegangen in irgendeinem Krankenhaus, da wurde allerdings nicht mal ein Röntgenbild gemacht, er wurde nur abgehört, und man hat ihm auch ein Antibiotikum verschrieben. Dieses Antibiotikum hat er sich in den nächsten Monaten selbst besorgt, ohne Rezept halt, also Selbstmedikation durchgeführt, und ca. ein halbes Jahr eingenommen. Natürlich hat das nichts gebracht, es wurde nicht besser, die Schwäche und Gewichtsabnahme, und dann kam auch zusätzlich ein starker Husten mit Auswurf komischer Farbe."
Diese dramatische Krankengeschichte ist kein schrecklicher Einzelfall, sondern zeigt geradezu prototypisch, wie es derzeit um die medizinische Versorgung in Russland und den anderen Nachfolgestaaten der Sowjetunion steht. Und wie bei vielen, vielen anderen Tuberkulosepatienten in Osteuropa führte die unzureichende medikamentöse Therapie auch bei dem jungen Mann in Heckeshorn zur Resistenz gegen die am besten wirkenden Antibiotika.
Jede Resistenz aber verringert deutlich die Chancen, die Krankheit endgültig zu besiegen, so der Lungenfacharzt Torsten Bauer:
"Also eine resistente Tuberkulose zu haben ist schon eine deutlich andere Qualität als eine normale sensible Tuberkulose. Die Sterblichkeit bei einer Tuberkulose mit resistenten oder sogar mit ultraresistenten Bakterien ist sehr, sehr hoch, was daran liegt, dass wir das einfach wie bei einem Tumorleiden nicht aufhalten können."
Inzwischen verbreiten sich resistente Tuberkulose-Bakterien weltweit immer stärker: Nicht nur in den Ostblock-Staaten, in denen nach dem Zusammenbruch der Sowjetunion das Gesundheitssystem kollabiert ist. Auch in vielen anderen Ländern erkranken immer mehr Menschen an einer Tuberkulose, bei der früher wirksame Antibiotika versagen.
Der Infektionsbiologe Stefan Kaufmann:
"Die Multiresistenz hat sich jetzt natürlich zu einem riesigen Problem entwickelt. Weltweit sind etwa 50 Millionen Menschen bereits mit einem Tuberkulose-Erreger infiziert, der multiresistent ist, das heißt nicht nur auf ein, sondern mindestens zwei der Antibiotika, die wir gerne einsetzen würden, nicht mehr anspricht."
Das gilt nicht nur für Regionen, in denen die Tuberkulose wütet, sondern auch für Länder mit sinkenden Tuberkuloseraten. Dazu gehören Deutschland und andere westeuropäische Staaten sowie die USA und Kanada. In diesen Ländern ist zwar im letzten Jahrzehnt die jährliche Zahl neuer Erkrankungen stetig gesunken, doch immer mehr dieser Kranken leiden an einer multiresistenten Tuberkulose, von Fachleuten kurz MDR genannt: für multi drug resistance.
Stefan Kaufmann: "In Deutschland und Westeuropa, also in den industrialisierten Ländern ist die MDR, also die multiresistente Tuberkulose noch behandelbar. Aber es ist ein Kostenfaktor von 100 bis 1000. Also anstatt 50 oder 100 Euro werden's eben hundert- oder tausendfach mehr. Das können wir mit unserem Gesundheitssystem schon noch tragen. Aber stellen Sie sich ein armes Land in Afrika vor, das mit einem Dollar im Jahr auskommen muss für die Gesundheitsfürsorge. Da ist es schon kaum möglich, die normale Behandlung zu verabreichen und zu bezahlen, Kostenfaktor 100 bis 1000 bedeutet da meistens ein Todesurteil."
Auf dem Weltwirtschaftsgipfel Anfang 2006 verabschiedete die WHO den "Global Plan to stop TB". Danach sollen bis zum Jahr 2015 Entwicklungsländer und Industriestaaten gemeinsam 56 Milliarden Dollar in die Bekämpfung der Tuberkulose investieren, davon sind neun Milliarden Dollar für die Entwicklung neuer diagnostischer Verfahren, Medikamente und Impfstoffe vorgesehen. Dieses langfristig angelegte Programm konnte eine weitere Verschärfung der Situation bisher nicht verhindern.
Robert Loddenkemper: "Wir sind ja von der MDR vorhin ausgegangen, aber dazu ist jetzt im vergangenen Jahr der Begriff XDR gekommen, das ist extensive drug resistence, also eine Resistenz, die auch schon die Zweitlinienmedikamente zu einem großen Teil betrifft und vereinzelt Fälle sind jetzt sogar schon beschrieben worden, mit XXDR-extremer Resistenz, das heißt gegen alle verfügbaren Tuberkulosemedikamente."
September 2006, Südafrika, Ost-Kapregion. Im Spital des Provinzstädtchens Tukela Ferry liegen 70 Tuberkulose-Patienten in zwei schlecht ventilierten, überbelegten Sälen. Eine Isolierstation gibt es nicht. Alle erhalten die üblichen Antibiotika. Dennoch sterben innerhalb von nur zwei Wochen 52 der Kranken. Die Ärzte stehen vor einem Rätsel. Bis endlich die Analysen der Speichelproben der Verstorbenen eintreffen, die sie zur Diagnose in die Großstadt Durban geschickt hatten. Nun stellt sich heraus, dass alle Verstorbenen mit mutierten Bakterien infiziert waren, die auf keines der gängigen Tuberkulose-Medikamente mehr reagierten.
Inzwischen hat die WHO bereits in 27 Ländern diese extrem resistente Tuberkulose registriert. Selbst in fast allen westeuropäischen Staaten wurden einzelne Fälle bekannt, auch in Deutschland.
Weil jede neue Variante der Tuberkulose binnen kurzem weltweit auftritt, stellte die WHO den diesjährigen Welt-Tuberkulosetag am 24. März unter das Motto: "TB anywhere is TB everywhere", berichtet Robert Loddenkemper:
"Das heißt, ist die Tuberkulose irgendwo, dann ist die Tuberkulose überall und wir müssen, ich denke, das ist der beste Ansatz, die Situation der Tuberkulose in den Ländern, die betroffen sind, verbessern. Schon als Schutz, aber ich denke auch aus humanen Gründen, dass man diesen Ländern hilft."
Forschung spielt dabei eine herausragende Rolle, zeigt doch die weltweite Zunahme resistenter Bakterien, dass Mediziner immer häufiger mit stumpfen Waffen gegen die Tuberkulose kämpfen. Selbst die Verfahren zur Diagnostik müssen dringend verbessert werden, weil es oft viel zu lange dauert, bis die Diagnose fest steht.
Torsten Bauer von der Lungenklinik Heckeshorn erklärt:
"Es geht sehr, sehr schnell, wenn wir sofort Tuberkulose-Bakterien finden. Aber leider ist es auch sehr häufig, dass wir gar nichts finden, und dann können wir nur das Wachstum der Bakterien abwarten. Und das ist das Besondere an den Tuberkulose-Bakterien, diese Bakterien wachsen sehr langsam. Und während wir normale Bakterien nach drei Tagen schon nachweisen können, können wir Tuberkulose-Bakterien häufig erst nach sechs Wochen nachweisen. Und das ist eben dieser Zeitrahmen, wo wir klinische Unsicherheit haben."
Noch weitaus wichtiger ist die Entwicklung neuer Medikamente. Forscher verfolgen derzeit zwei Strategien. Zum einen testen sie, ob ein Antibiotikum, das bisher beispielsweise gegen Lungenentzündung eingesetzt wird, auch gegen Tuberkulose hilft. Tatsächlich haben sich zwei Medikamente zumindest in Tierversuchen als wirksam erwiesen. Doch bis klar ist, wie diese Antibiotika beim Menschen wirken, dürften einige Jahre vergehen. Noch länger wird es dauern, bis vollkommen neue Antibiotika auf dem Markt sind.
Diese neue Generation der Antibiotika soll dann allerdings besser helfen als alle bisherigen Medikamente, erklärt Stefan Kaufmann.
"Hauptweg bei der Entwicklung neuer Medikamente ist die Behandlung der so genannten latenten Erreger. Wir wissen nämlich seit einigen Jahren, dass auch im Erkrankten nicht nur die aktiven Bakterien leben, sondern dass es immer wieder Nischen, Verstecke gibt, in denen diese dormanten oder schlafenden Bakterien überleben. Und wann immer wir die aktiven Bakterien mit Medikamenten ausgerottet haben, kommt aus der Nische ein Schläfer hervor, und das, denkt man nun, wäre ein guter Ansatz, weil man dann vielleicht auch die Therapiedauer von sechs Monaten auf vielleicht einen Monat herunterdrücken kann."
Stefan Kaufmann und seine Mitarbeiter vom Max-Planck-Institut für Infektionsbiologie erforschen ein neues Impfverfahren. Zur Zeit gibt es lediglich den bereits 1921 von den Franzosen Calmette und Guérin entwickelten Impfstoff, nach ihnen Bacillus-Calmette-Guérin, kurz BCG genannt. Doch dieser Impfstoff hilft nur kleinen Kindern. Er schützt nicht mehr im Erwachsenenalter und damit nicht vor der heute hauptsächlich vorkommenden Lungen-Tuberkulose der 15- bis 45-Jährigen.
"Wir versuchen, das BCG zu verbessern. Und das ist unsere Strategie. Wir haben uns gesagt, so schlecht ist BCG ja nicht, es verhindert ja die Ausbreitung der Tuberkulose besonders im Kleinkind, und wenn wir es jetzt stärker machen, also es so verbessern, dass die Immunantwort kräftiger wird, dann könnte auch der Impfstoff besser sein, und in der Tat, in den Tierversuchen haben wir einen Impfstoffkandidaten, der hundertfach besser schützt als der klassische BCG-Impfstoff."
Bis ein neuer Impfstoff verfügbar ist, dürften vermutlich acht bis zehn Jahre vergehen. Es braucht also Zeit, bis neue Waffen gegen die Tuberkulose geschmiedet sind. Und so verfolgt auch die WHO Etappenziele: Innerhalb der nächsten zehn Jahre will sie die weitere Verbreitung der Tuberkulose stoppen. Bis 2050 aber soll die Krankheit ausgerottet sein. Doch ob sich dieses große Ziel tatsächlich erreichen lässt, ist unter Fachleuten umstritten.
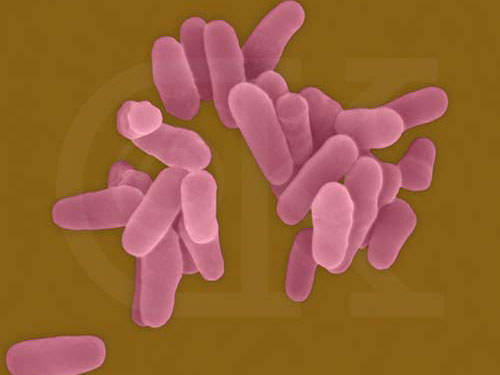
Der Erreger der Tuberkulose stellt immer noch eine Gefahr dar© Southern Illinois University